مقدمة
تعتبر زراعة الأطراف الاصطناعية واحدة من أهم التحديات والابتكارات الطبية والهندسية التي ساهمت في تحسين الأداء والممارسة اليومية والحياتية للأفراد الذين فقدوا أطرافهم نتيجة الإصابات أو الامراض.
تعتمد زراعة الأطراف الاصطناعية على تقنيات متقدمة في الهندسة الحيوية، الروبوتات، وعلم الاعصاب لتمكين المستخدمين من استعادة بعض وظائف أطرافهم المفقودة.
في هذا المقال سنتعرف على تقنية الاندماج العظمي نشأته واسهاماته واستخدامه في زراعة الأطراف الاصطناعية، كما سنتعرف على كيف تتم عملية تركيب الطرف الاصطناعي وما هي مميزات والتحديات وكذلك عيوب استخدام هذه التقنية، هل يمكن استخدام الاندماج العظمي لجميع من فقدوا اطرافهم؟ ما هي المراكز الطبية التي تستخدم الاندماج العظمي في تركيب الأطراف الاصطناعية؟ كل هذا وأكثر ستعرفه في هذا المقال
الاندماج العظمي Osseointegration
الاندماج العظمي هو عملية بيولوجية حيوية وهندسية يتم فيها التئام مباشر بين العظام وبعضها أو دمج غرسة معدنية مباشرة مع نسيج العظام دون وجود وسائط نسيجية أخرى. يُستخدم هذا النهج بشكل رئيسي في زراعة الأسنان، ولكنه توسع ليشمل زراعة الأطراف الاصطناعية، حيث يتم تثبيت أطراف اصطناعية متصلة مباشرة بالهيكل العظمي للإنسان.
لمحة تاريخية
– عام 1940 تم زراعة التيتانيوم لأول مرة في الحيوانات من قبل بوث، بيتون، ودافينبورت
– عام 1951 قام غوتليب فينثال بوضع مسامير التيتانيوم في عظم الفخذ لفئران تجارب ولوحظ أن المسامير كانت مشدودة أكثر مما كانت عليه بعد مرور 6 أسابيع، وبعد 12 أسبوع أصبح من الصعب إزالة المسامير، وبعد 16 أسبوع أدي إزالة المسامير إلى كسر العظام نتيجة اندماج التيتانيوم مع عظم الفأر
– عام 1952 أطلق بير انجفار برونمارك Per-Ingvar Brånemark على زراعة التيتانيوم اسم الاندماج العظمي حيث يعتبر برانمارك الجراح السويدي هو مؤسس تقنية الاندماج العظمي
– عام 1960 تم تطبيق مفهوم الاندماج العظمي في طب الاسنان
– عام 1965 قام برونمارك بإجراء أول جراحة ناجحة لزراعة الأسنان على البشر، تضمنت هذه الجراحة استبدال الأسنان المفقودة في فك امرأة بزراعة أسنان مصنوعة من التيتانيوم والتي اثبتت نجاحها.
– عام 1970 دخل برونمارك في شراكة تجارية مع شركة بروفوس السويدية لتصنيع غرسات الأسنان وباقي الأدوات المطلوبة في عملية الزراعة أو الغرس. لاحقاً قامت شركة بروفوس بفتح فرع فارما نوبل المتخصص بصناعات الغرسات. شركة فارما نوبل تسمى حالياً فارما بايوكير.
– عام 1978عالج برونمارك وفريقه مريضاً باستخدام تقنية الاندماج العظمي للساق الاصطناعية لأول مرة، كانت هذه خطوة حسنت بشكل كبير من جودة حياة الأشخاص الذين يستخدمون الأطراف الاصطناعية بفضل التكامل العظمي.
– عام 1983 يعد انعقاد مؤتمر تورونتو هو نقطة التحول ليقر المجمع العلمي بفاعلية الاندماج العظمي
– أصبحت الأطراف الاصطناعية العظمية أكثر شيوعًا منذ ثمانينيات القرن الماضي، وقد تم استخدامها في مجالات مختلفة مثل زراعة الأسنان والأطراف الصناعية للأذن والأطراف الصناعية للعين والأطراف الصناعية لليد.
– في العقدين الأخيرين، شهدنا تطورًا مستمرًا في مواد وتقنيات الاندماج العظمي. إضافة إلى التيتانيوم، بدأت أبحاث جديدة في استخدام مواد مثل الزركونيوم والمركبات البيولوجية، مثل الهيدروكسي أباتيت (Hydroxyapatite) وهو مادة تماثل في تركيبها العظم البشري، للمساعدة في تحسين التفاعل بين العظم والغرسات. كما زادت تقنيات الطباعة ثلاثية الأبعاد من قدرة الأطباء على تصميم غرسات مخصصة بشكل أكبر لتناسب احتياجات المرضى.
– في البدء كانت هناك قلة قليلة من المراكز والجراحين الذين يجرون هذا النوع من العمليات الجراحية. لكن، ومنذ العام 2010، فإن التطور في فهمنا لكيفية عمل الغرسات والتحسينات التقنية الجراحية والتطور في تصاميم الغرسات جميعها عوامل أدت إلى زيادة كبيرة في عدد الأشخاص مبتوري الأطراف الذين يخضعون لهذا النوع من العلاج من جميع أنحاء العالم. وفي الوقت الراهن، هناك ثلاث أنواع مختلفة من الغرسات المتاحة بشكل روتيني للعلاج، غرسات أوبرا (السويدية)، وغرسات أو بي إل (الأسترالية) وغرسات آي إل بي (الألمانية)، وهذه هي الأنواع الوحيدة من الغرسات التي تثبت بالعظام والتي حصلت على شهادات اعتماد للاستخدام في أوروبا. ويمكن للجراح الذي يتولى حالتك أن يناقش معك المزايا النسبية لكل نوع من أنواع الغرسات المذكورة خلال تقديمه الاستشارة إليك.
تطبيقات الاندماج العظمي
- زراعة الاسنان
- الأطراف الاصطناعية
- جراحة العظام (زراعة العظام الاصطناعية)
- جراحة المفاصل (استبدال الركب والمفاصل)
- جراحة التجميلية (التدعيم الأجزاء الصناعية كالعين، الأنف، والأذنين والفكين والجمجمة)
- العلاج بالتقنيات المتقدمة: الخلايا الجذعية والعوامل البيولوجية
مراحل تركيب الطرف الصناعي باستخدام الاندماج العظمي
1- التقييم الأولي
قبل أي إجراء، يجب أن يخضع المريض لتقييم شامل يتضمن:
- تقييم طبي: يتضمن فحصًا كاملاً للمريض للتأكد من صحة العظام والأنسجة المحيطة في المنطقة التي سيتم تركيب الطرف الصناعي فيها. يشمل ذلك فحوصات بالأشعة السينية أو الأشعة المقطعية لتحديد كثافة العظام وسلامتها.
- التاريخ الطبي: يتم فحص التاريخ الطبي للمريض للتحقق من وجود أمراض قد تؤثر على قدرة العظم على الاندماج مع الغرسة، مثل السكري أو هشاشة العظام.
- التقييم النفسي: نظرًا لأن عملية الاندماج العظمي قد تتطلب فترة شفاء طويلة، يتم تقييم الحالة النفسية للمريض للتأكد من قدرته على التكيف مع الإجراءات العلاجية الطويلة.
2- التحضير للجراحة
بعد الموافقة على الإجراءات، يتم تحضير المريض للجراحة:
- الاستشارة الجراحية: يقوم الجراح بشرح كامل للعملية وآثارها الجانبية المحتملة. يتم تحديد ما إذا كان المريض بحاجة إلى غرسة واحدة أو متعددة حسب حالة البتر.
- الاستعداد الجراحي: يتم إجراء فحوصات شاملة، بما في ذلك فحوصات الدم والاختبارات الأخرى، وقد يحتاج المريض إلى التوقف عن تناول بعض الأدوية (مثل مميعات الدم) قبل الجراحة.
- التخدير: يتم التخدير العام أو النخاعي
3- إجراء عملية زرع الغرسة العظمية
عملية زرع الغرسة هي الجزء الأساسي من الاندماج العظمي:
- فتح الجرح: في البداية، يقوم الجراح بفتح الجرح في مكان البتر أو العظم المتبقي.
- زرع الغرسة: يحفر الجراح ثقباً في العظم في موضع البتر ويدخل غرسة التيتانيوم في هذا الثقب. تحتوي الغرسة على سطح خاص حيث تندمج مع العظم بطريقة طبيعية.
- في الأطراف السفلية: غالبًا ما يتم زرع الغرسة في عظم الساق أو الفخذ.
- في الأطراف العلوية: قد يتم زرع الغرسة في عظم الذراع أو العضد.
- إغلاق الجرح: يتم غلق الجرح بعد تثبيت الغرسة في العظم باستخدام الخيوط الجراحية.
- عادةً ما يتم الانتهاء من العملية الجراحية في وقت قصير ويتم توفير إدارة الألم المناسبة مثل تناول المسكنات اللازمة بحيث لا يشعر المريض بأي ألم.
4- المرحلة الانتقالية: الشفاء والتكامل العظمي
بعد الجراحة، تأتي مرحلة الشفاء الطويلة:
- الشفاء الأولي: خلال الأسابيع الأولى بعد الجراحة، يركز الأطباء على مراقبة الجرح والتأكد من عدم حدوث أي مضاعفات مثل العدوى أو التورم.
- التكامل العظمي (Osseointegration) : تحتاج الغرسة إلى فترة زمنية تتراوح من 3 إلى 6 أشهر (أحيانًا أكثر) ليتكامل العظم مع الغرسة المعدنية بشكل جيد. في هذه المرحلة، ينمو العظم حول الغرسة لتشكيل ارتباط دائم.
- خلال هذه الفترة، يكون المريض محاطًا بتوجيهات دقيقة لتقليل الضغط على الغرسة وتجنب الأنشطة التي قد تؤدي إلى فشل الاندماج العظمي.
5- التقييم والمتابعة بعد التكامل العظمي
بعد مرور الفترة اللازمة لحدوث التكامل العظمي، يتم إجراء فحوصات منتظمة للتأكد من أن الغرسة قد تمازجت بنجاح مع العظم:
- الأشعة السينية أو التصوير بالرنين المغناطيسي: للتأكد من أن العظم قد التحم بشكل جيد مع الغرسة المعدنية.
- اختبارات وظيفة العظم: يتم التحقق من قوة وصلابة العظام حول الغرسة.
6- تركيب الطرف الصناعي
بمجرد أن يحدث التكامل العظمي بشكل كافٍ، يتم تركيب الطرف الصناعي:
- في البداية يتم تركيب طرف صناعي مؤقت يراعي فيه خفة الوزن لعدم التحميل على الجرح مع ممارسة التمارين اللازمة لتقوية العضلات. يتم متابعة المستخدم بشكل منتظم ومستمر لتجنب أي مضاعفات.
- تصميم الطرف الصناعي: يقوم فريق من المتخصصين والفنيين بتصميم الطرف الصناعي بناءً على قياسات دقيقة لمكان الغرسة وتفاصيل أخرى متعلقة بالجسم. يتم تخصيص الطرف الصناعي ليتناسب بشكل مثالي مع احتياجات المستخدم.
- التثبيت: يتم تثبيت الطرف الصناعي في الغرسة المعدنية عن طريق تركيب وصلة خاصة تربط بين الطرف الاصطناعي والغرسة العظمية.
- الرباط الخارجي: يمكن أن يكون هذا الرباط جزءًا من الطرف الصناعي، أو في بعض الحالات، يتم توصيل الطرف الصناعي مباشرة بالغرسة عبر تركيبة مفصلية متطورة.
7- التكيف مع الطرف الصناعي والبدء في العلاج الطبيعي
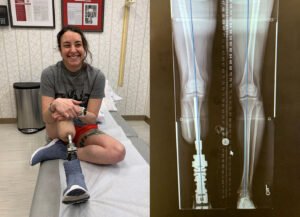
بعد تركيب الطرف الصناعي، يبدأ المريض مرحلة التكيف مع الطرف الجديد:
- العلاج الطبيعي: يحتاج المريض إلى برنامج علاج طبيعي مكثف لإعادة تأهيل عضلاته وتحسين قدرته على المشي أو أداء الأنشطة اليومية باستخدام الطرف الصناعي.
- يشمل ذلك تعلم كيفية المشي، التوازن، والقدرة على أداء الحركات المعقدة مثل الجري أو تسلق السلالم.
- التعديلات: في بعض الأحيان، قد يحتاج الطرف الصناعي إلى تعديلات لتوفير أفضل راحة ومرونة للمريض.
8- المتابعة طويلة الأمد
بعد إتمام العملية وبدء استخدام الطرف الصناعي، يكون من الضروري المتابعة المنتظمة:
- الفحوصات الدورية: يشمل ذلك فحص الطرف الصناعي والغرسة العظمية لضمان استمرارية الاندماج العظمي. قد يتطلب الأمر تغيير الطرف الصناعي مع مرور الوقت.
- العناية بالصحة العظمية: قد يوصي الطبيب بتمارين وتقنيات لتحفيز النمو العظمي وتقوية العظام المحيطة بالغرسة.
مميزات تركيب الطرف الاصطناعي بالاندماج العظمي
- استقرار وتحكم أكثر: يوفر الاندماج العظمي شعور بوحدة الطرف الصناعي مع الجسم مما يقلل بشعور فقدان الطرف وهذا يسمح للطرف الاصطناعي بالاندماج والحركة مع الجسم بشكل أفضل.
- راحة أكبر: يوفر الطرف الاصطناعي للساق المدمج عظميا توازن وثبات أثناء الحركة حيث تكون الحركة أكثر طبيعية.
- تقليل الألم والضغط: التخلص من مشاكل السوكت ومشاكل الاحزمة والاربطة والتي يعاني منها الأشخاص اللذين يستخدمون الأطراف الصناعية بدون تقنية الاندماج العظمي.
- تحسين الحركة والنشاطات اليومية: استخدام طاقة أقل أثناء المشي وممارسة الحياة اليومية المعتادة.
ونتيجة لذلك، توفر الأطراف الاصطناعية للساق الاصطناعية المدمجة بالعظام عدداً من المزايا مقارنة بالأطراف الاصطناعية التقليدية. تساعد المزايا مثل الإحساس الأكثر طبيعية، وتوازن وثبات أفضل، وحرية أكبر في الحركة، وألم وانزعاج أقل، ونقل أفضل للطاقة، المستخدمين على تبني أسلوب حياة أكثر نشاطاً وأداء أنشطتهم اليومية بسهولة أكبر. ومع ذلك، نظرًا لاختلاف حالة كل فرد، فمن المهم استشارة أخصائي فيما إذا كانت الأطراف الاصطناعية للساق المدمجة بالعظم هي الحل الأنسب دائمًا.
مشاكل وعيوب الاندماج العظمي
- المضاعفات الطبية: مثل أي جراحة، هناك احتمال لحدوث مضاعفات مثل العدوى أو رفض الجسم للغرسة. من المهم متابعة حالة المريض بشكل مستمر بعد العملية.
- التأثيرات النفسية: الانتقال من استخدام الأطراف التقليدية إلى الأطراف المدعومة بالاندماج العظمي قد يكون تحديًا نفسيًا للمريض، إذ قد يحتاج إلى التكيف مع النظام الجديد والتعامل مع الفترات الأولى من العلاج. يتطلب الاندماج العظمي للأطراف الاصطناعية أن يكون الفرد راغبًا ومتوافقًا مع العملية الجراحية وعملية إعادة التأهيل. ولذلك، قد لا يكون مناسبًا للأشخاص الذين يعانون من مشاكل نفسية أو يفتقرون إلى الدافع.
- التكلفة العالية: على الرغم من أن هذا النوع من الأطراف الصناعية يوفر العديد من المزايا، إلا أن تكاليف العلاج قد تكون مرتفعة جدا، خاصة في المراحل الأولية من العلاج حيث يتطلب الأمر مزيجًا من الجراحة، إعادة التأهيل، والمتابعة المستمرة.
- الحالة الصحية العامة : هناك بعض الامراض التي قد تمنع من استخدام الاندماج العظمي مثل أمراض العظام (هشاشة العظام أو لين العظام أو التهابات العظام)، وذلك لأن مثل هذه الحالات تعني أن بنية العظام ليست قوية بما فيه الكفاية أو أن خطر الإصابة بالعدوى يزداد. وأيضا أمراض القلب أو أمراض الرئة أو غيرها من الحالات الطبية الخطيرة والتي قد تزيد هذه الحالات من خطر حدوث مضاعفات أثناء العملية الجراحية وعملية إعادة التأهيل.
س و ج حول تركيب الأطراف الصناعية باستخدام الاندماج العظمي
ما هو الاندماج العظمي؟
يعني الاندماج العظمي دمج الطرف الاصطناعي مباشرةً في البنية العظمية للشخص. وهذا يساعد الطرف الاصطناعي على العمل بشكل طبيعي أكثر ويسمح للشخص بمزيد من حرية الحركة.
ما هي مزايا الأطراف الاصطناعية التي يتم تركيبها بالتقويم العظمي؟
تتمتع الأطراف الاصطناعية التي يتم تركيبها بالتكامل العظمي بالعديد من المزايا. وتشمل هذه المزايا توازن وثبات أفضل، وإحساس أكثر طبيعية، وحرية أكبر في الحركة، وألم أقل وتهيج أقل للجلد.
من يمكن أن يستفيد من الأطراف الاصطناعية بتقنية الاندماج العظمي؟
يمكن أن تساعد الأطراف الاصطناعية بتقنية الاندماج العظمي الأشخاص الذين عانوا من بتر الأطراف الاصطناعية التقليدية. ومع ذلك، قد لا تكون مناسبة للجميع وينبغي تقييمها من قبل الطبيب.
كيف يتم إدخال الطرف الاصطناعي التعويضي التقويمي العظمي؟
يتم تركيب الطرف الاصطناعي للتكامل العظمي في الهيكل العظمي للشخص من خلال تدخل جراحي. ويتم ذلك عادةً عن طريق قطع جزء من الساق أو الذراع وإدخال الطرف الاصطناعي. أثناء عملية الشفاء، يندمج العظم مع الطرف الاصطناعي لتشكيل رابطة قوية.
ما هي العناية بالأطراف الاصطناعية التي يتم تركيبها عن طريق الاندماج العظمي؟
تتطلب الأطراف الاصطناعية للتقويم العظمي صيانة منتظمة مثل الأطراف الاصطناعية الأخرى. التنظيف والنظافة مهمان. من المهم تنظيف الطرف الاصطناعي وصيانته بشكل صحيح واستشارة الطبيب لإجراء فحوصات دورية.
هل هناك مخاطر مرتبطة بالأطراف الاصطناعية التي يتم تركيبها بالاندماج العظمي؟
مثل أي عملية جراحية، تنطوي الأطراف الصناعية التي يتم تركيبها بالاندماج العظمي على مخاطر معينة. يمكن أن تكون هذه المخاطر العدوى أو فشل الزرعة أو الآثار الجانبية. ومع ذلك، فإن الإجراءات التي تتم بواسطة جراح متخصص والمتابعة المنتظمة مهمان لتقليل هذه المخاطر. تُعد الأطراف الاصطناعية للتكامل العظمي خياراً يتغلب على بعض قيود الأطراف الاصطناعية التقليدية ويوفر جودة حياة أفضل. يتم توفير المعلومات الواردة في هذه المقالة لأغراض المعلومات العامة. للحصول على مزيد من التفاصيل والمعلومات الشخصية حول الأطراف الاصطناعية الخاصة بالاندماج العظمي، من المهم استشارة أخصائي.
المراكز الطبية العالمية التي تستخدم تقنية الاندماج العظمي

1- مستشفى رويال فري لندن ROYAL FREE LONDON
Osseointegration – Royal Free Private Patients Unit Hampstead
2- مستشفى مايو كلينك الولايات المتحدة الامريكية MYO CLINC
العناوين والأرقام الهاتفية – من نحن – Mayo Clinic (مايو كلينك)
جراحة التحام العظم تساعد أصحاب الأطراف المبتورة على استعادة القدرة على الحركة – أخبار مايو كلينك
3- Technology Osteointegration تكنلوجيا الحديثة لزراعة الاطراف الصناعية – تركيا
https://www.facebook.com/Osteoinegration.Medical.tech/
4- Home – Xilloc Nexus Click Safety Adapter
الخاتمة
إضافة تقنية الاندماج العظمي تُظهر التطور الكبير في هذا المجال، حيث تُساهم في تحسين أداء الأطراف الصناعية وزيادة راحة المستخدمين.



